Für den Menschen Aus Tradition die Zukunft formen!
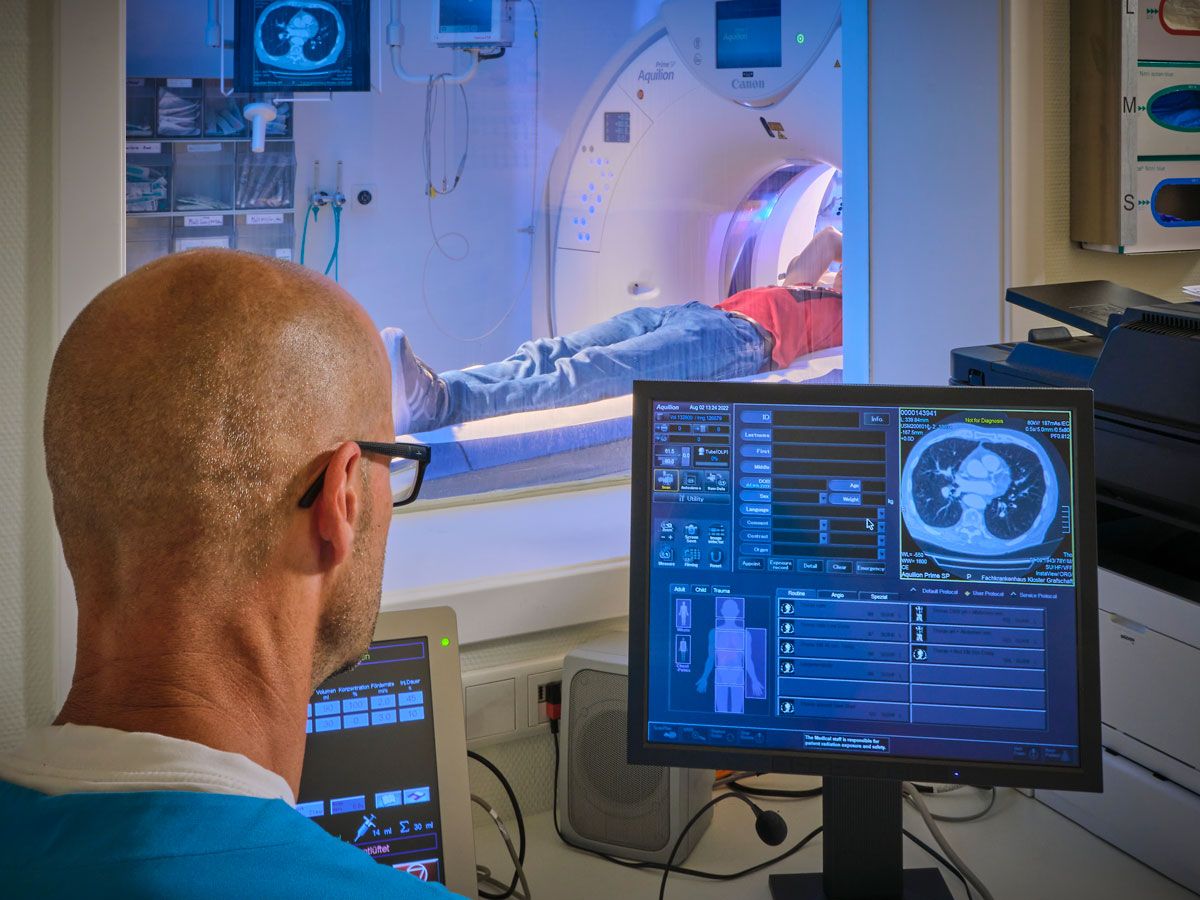
Wenn eine gute medizinische Versorgung zur Lebensfrage wird wünscht man sich einen Ort mit gewachsenen Werten, an dem Hightech-Medizin schnelle Hilfe ermöglicht. Das Fachkrankenhaus Kloster Grafschaft beherbergt nicht nur eines der größten Weaningzentren Deutschlands, sondern bietet auch eine breit gefächerte Diagnostik und umfassende Behandlungsoptionen.
Der enge Kontakt zu unseren Ärzten ist dabei der erste Schritt auf dem Weg zu Ihrer Genesung.